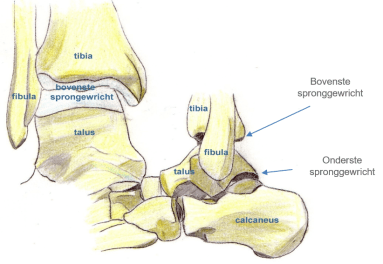
Anatomie van de enkel
De enkel is een complex gewricht, bestaande uit het ware enkelgewricht (of bovenste spronggewricht) en het subtalaire gewricht (of onderste spronggewricht). Het ware enkelgewricht wordt gevormd door 3 botten:
- tibia (scheenbeen)
- fibula (kuitbeen)
- talus (sprongbeen).
De talus bevindt zich bovenaan in de “vork” gevormd door scheen- & kuitbeen. De bewegingsmogelijkheden in dit gewricht beperken zich tot het optrekken en naar onder duwen van de voet (dorsi- & plantairflexie).
Het subtalaire gewricht wordt gevormd door het spronbeen of de talus bovenaan en het hielbeen of calcaneus onderaan. Dit gewricht stelt ons in staat om de voet zijdelings te bewegen (in - & eversie).
Het plaatsen van een nieuw enkelgewricht gebeurt t.h.v. het ware enkelgewricht.
De enkelbanden zijn onmisbare structuren voor de enkelstabiliteit. Aan de buitenzijde ontspringen de 3 laterale collaterale enkelligamenten; deze worden frequent beschadigd bij enkelverstuikingen. Aan de binnenzijde is er het deltoïd ligamentencomplex (welke opgebouwd is uit verschillende delen).
Het is door het samengaan van de botten, ligamenten en onderbeenspieren dat er een stabiel enkelgewricht bekomen wordt.
Arthrose
Normaal worden de gewrichtsoppervlakken bekleed met een gladde kraakbeenlaag, die samen met de smeervloeistof zorgt voor het soepel bewegen van de enkel.
Door een verlies van kraakbeen krijgen we ruw bot-botcontact wat aanleiding geeft tot pijn en gewrichtszwelling met een verminderde beweeglijkheid/verstijving van de enkel. Daarnaast zien we ook het ontstaan van botwoekeringen (= osteofyten) aan de rand van het gewricht en een vernauwde gewrichtsspleet (verlies van kraakbeen). Dit zijn belangrijke aanwijzingen voor artrose bij het beoordelen van de röntgenfoto.
Er zijn verschillende oorzaken voor dit kraakbeenverlies, maar meestal is het een gevolg van een belangrijk enkeltrauma (breuken, uitgesproken enkelbandletsels) met een vervroegde/versnelde kraakbeenslijtage, Andere oorzaken zijn: ouderdom, reuma, e.d. ...
Prothese
De beschadigde kraakbeenoppervlakken worden vervangen door een prothese. De enkelprothese bestaat uit 3 delen:
- Een metalen (chroomkobalt) component voor het scheenbeen.
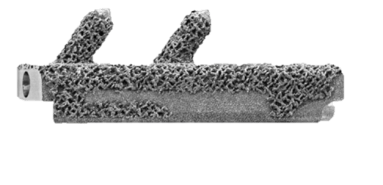
- Een metalen (chroomkobalt) component voor de talus.

- Een plastic (polyethyleen) component die tussen de twee bovenstaande wordt geschoven.


Voor de fixatie van de twee metalen componenten wordt er geen botcement gebruikt. De achterzijden ervan zijn bekleed met hydroxyapatiet, wat de ingroei van bot gaat bevorderen waardoor de prothese als het ware vastgroeit.
De prothesecomponenten zijn in verschillende grootten beschikbaar om zo goed mogelijk aan te sluiten. De verschillende diktes zijn noodzakelijk om de ligamentaire balans perfect in evenwicht te brengen. Het nieuwe enkelgewricht mag namelijk niet te los, maar ook niet te stijf zijn.
Wat te verwachten van een prothese?
- Bewegingsbereik: ongeveer 30° (dit is voldoende om opnieuw normaal te stappen en fietsen)
- Sport: wandelen, zwemmen en fietsen mogen geen problemen meer geven. Loopsporten zijnabsoluut verboden.
- Autorijden: meestal opnieuw mogelijk na 6 tot 8 weken
- Verwachte levensduur prothese: uit studies is gebleken dat na 15 jaar ongeveer 90% van de prothesen in een nog goede conditie verkeren. Doch, veel hangt af van de activiteiten van de patiënt. Bij loslating van de prothese bestaan er technieken om de prothese eventueel te vervangen.
Operatie
Indien er tegelijkertijd andere afwijkingen (zoals ligamentaire problemen, achtervoetvarus, e.d. ...) dienen gecorrigeerd te worden, kunnen deze tezelfdertijd uitgevoerd worden.
Operatie verloop:
- D.m.v. een verticale incisie over het onderste 1/4 van het onderbeen en een deel van de voetrug wordt het enkelgewricht blootgelegd.
- Vaak dienen er botwoekeringen (osteofyten) te worden verwijderd om een goed zicht te krijgen op het gewricht.
- Op geleide van de prothesemaat en de ligamentaire balans worden de zieke, versleten kraakbeenoppervlakken (met een kleine hoeveelheid onderliggend bot) verwijderd.
- Tijdens de ingreep gebruiken we röntgenstralen om de plaats van de prothese te bepalen.
- Vervolgens wordt er een proefprothese met dezelfde afmetingen als de definitieve prothese geplaatst.Deze stelt de chirurg het uiteindelijk resultaat te evalueren en eventueel nog aanpassingen aan te brengen.
- De definitieve prothese wordt ingebracht: de metalen componenten worden stevig aangeklopt en de plastic component wordt ertussen geschoven.
- Na uitgebreid spoelen wordt de wonde gehecht (onderhuids d.m.v. zelfoplosbare hechtingen, de huid d.m.v. afzonderlijke hechtingen).
- Als laatste wordt er een open gipsverband aangelegd.
Na de ingreep verblijft u nog even in de ontwaakruimte waar u gevolgd wordt door de anesthesist.
Animatiefilm operatieve ingreep enkel prothese
De verdoving
Bij u zal gebruik gemaakt worden van een popliteusblok. Dit is een prik in de kniekuil waardoor er een optimale lange pijnstilling achteraf kan voorzien worden. Deze techniek wordt meestel gecombineerd met een narcose of ruggenprik.
Via de volgende link (https://anesthesie.azherentals.be) kan u meer informatie vinden omtrent locoregionale anesthesie, die bij u zal toegepast worden. Indien u nog vragen hebt betreffende de verdoving kan u dit steeds vragen bij aankomst in het operatiekwartier.
Mogelijke complicaties
- Infectie: de antibioticabehandeling is meestal succesvol, maar nieuwe operaties kunnen nodig zijn.
- Postoperatieve wondproblemen.
- Thromboflebitis: hiervoor krijgt u de witte kousen en de spuitjes in de buik.
- Nabloeding
- Algoneurodystrofie of Südeckatrofie (= blijvende pijn na de operatie, niet verbeterend met pijnmedicatie): gelukkig zeldzaam.
- Blijvende zwelling: kan meestal opgelost worden met drukverbanden en lymfedrainage.
Wanneer moet de arts verwittigd worden?
- Indien er grote hoeveelheden bloed- of vochtverlies zijn langs de wonde.
- Bij koorts, rillingen.
- Bij pijn die met de voorgeschreven medicatie niet overgaat.
- Bij problemen met het gips verwijzen we naar onze gipsfolder waar u de nodige informatie kan
In geval van bovenstaande problemen kan u terecht bij uw huisarts of de raadpleging orthopedie (014 24 64 70) terugvinden als u contact moet opnemen.
Na de operatie
Controleraadplegingen
- Na 10 dagen (wondcontrole, verwijderen hechtingen en gipswissel).
- Na 3 weken loopgips (verwijderen loopgips, controle radiografie, afspraken omtrent revalidatie).
- Na ongeveer 3 en 6 maanden en daarna jaarlijks.
Gips
- Gipsgoot (wordt aangelegd in de operatiezaal): 10 dagen.
- Loopgips: 3 weken (langer indien er bijkomende correctie, zoals osteotomie, werden uitgevoerd).
- Na het verwijderen van de loopgips krijgt u een steunkous aangemeten
Krukken
De eerste 10 dagen (geen steunname) en 10 tot 14 dagen na het verwijderen van het loopgips (plantair contact: voet op de grond plaatsen maar niet belasten). Ook bij het stappen met de loopgips zijn krukken iin het begin nodig.
Medicatie
- Pijnmedicatie: wordt u voorgeschreven bij het ontslag
- Antistollingsmedicatie: Clexane gedurende 6 weken (hele gipsduur)
Kinesitherapie / revalidatieschema
Start: na het verwijderen van de loopgips (soms kan het nodig zijn om u gedurende de eerste dagen van de revalidatie u een korte tijd op te nemen, doch dit komt minder en minder voor)
Er is ook de mogelijkheid om 1x/week in het ziekenhuis te revalideren en de rest bij uw thuis kinesist.
2 grote fasen:
- Fase1: Herstel van de enkelbeweeglijkheid, spierversterking, steunname. Dit duurt ongeveer 3 weken
- Fase 2: Verder gangrevalidatie en proprioceptietraining (evenwicht)