Totale knieprothese (TKP)
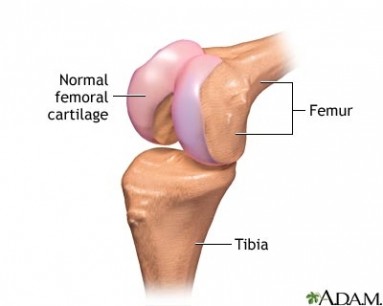
De gezonde knie
Ons kniegewricht bestaat uit 3 kraakbenige gewrichtsoppervlakken: nl. het dijbeen/bovenbeen (femur), het scheenbeen/onderbeen (tibia) en de achterzijde van de knieschijf (patella). Deze gladde oppervlakken en smeervloeistof zorgen voor een soepele beweging van het gewricht. banden. Daarnaast zijn er de gewrichtsbanden en –kapsel die het gewricht samenhouden, met daaromheen de spieren die instaan voor het bewegen. Deze gewrichtsbanden bestaan uit de kruisbanden en de buitenste- en binnenste banden.
De ‘versleten’ knie
Slijtage van de knie kan ontstaan door het normaal verouderingsproces (=artrose), door een ontstekingsproces (= reuma) of door een vroeger letsel (ongeval, operatie). Bij een ‘zieke’ knie krijgen we een verlies van kraakbeen (= soort glad stootkussen). Dit afbrokkelen zorgt voor een irritatie van de knie, gepaard gaande met zwelling, stijfheid en pijn in het gewricht (soms zorgt het afgebrokkelde kraakbeen ook voor een geblokkeerd gevoel).
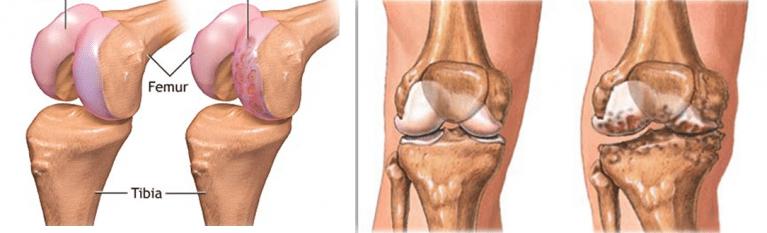
Daarnaast krijgen we door het kraakbeenverlies bot-botcontact wat eveneens gaat bijdragen tot pijn. De spieren (en dan vooral de dijspieren) gaan normaal als schokdemper van het kniegewricht optreden, maar ten gevolge van het minder bewegen verliest men stilaan spierkracht en –volume wat het probleem in het kniegewricht nog verergert.
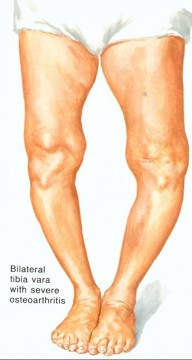
Vaak zien we door de knieproblemen ook een as-afwijking van de benen (men krijgt X-of O-benen). Op een röntgenfoto wordt de artrose duidelijk door een vernauwing van de gewrichtsspleet (verlies van kraakbeen), het ontstaan van botwoekeringen (= osteofyten) aan de rand van het gewricht en de verandering van de as van het been (X-/O-benen).
De operatie
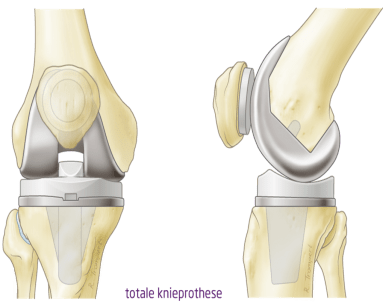
Omdat het kniegewricht uit 3 delen bestaat, gaat ook het vervangingsgewricht meestal uit 3 componenten bestaan: 1 component voor het dijbeen, een andere voor het scheenbeen en een laatste voor de achterzijde van de knieschijf.
De ingreep verloopt als volgt: d.m.v. een verticale insnede (+/- 20 cm) wordt de huid geopend. Vervolgens wordt het gewricht zelf geopend (insnede in gewrichtskapsel) en wordt de knieschijf zijwaarts gelegd: de chirurg heeft nu een zicht op de 3 gewrichtsoppervlakken. Het zieke en versleten kraakbeen wordt verwijderd en tegelijkertijd worden eventuele standafwijkingen van het been (X -of O-benen) gecorrigeerd. Een dunne laag kraakbeen en bot van de uiteinden van het dijbeen en scheenbeen worden weggehaald. Beiden oppervlakten worden herbekleed met een metaaloppervlak aan de boven en onderzijde met een tussenliggend gedeelte in hard plastic (polyethyleen).

Na het testen met een proefprothese, wordt de definitieve prothese geplaatst en gefixeerd met cement. Uiteindelijk wordt de knie opnieuw gesloten: het kapsel en het onderhuidse weefsel d.m.v. resorbeerbare hechtdraad (deze lost na een tijdje spontaan op), de huid wordt gehecht d.m.v. afzonderlijke hechtingen. Soms wordt er een buisje achtergelaten, dit om eventueel bloed of wondvocht te laten afvloeien (dit wordt de volgende dag door de verpleging verwijderd). Na de ingreep verblijft u nog even in de ontwaakruimte waar u gevolgd wordt door de anesthesist.
Meestal wordt er geopereerd onder lokale verdoving (= ruggenprik) met een adductor canal block (= prik t.h.v. het bovenbeen waarlangs een lokaal verdovingsmiddel wordt toegediend), maar in samenspraak met de anesthesist kan er ook sedatie (= slaapmedicatie) gegeven worden.
Wat te verwachten van een knieprothese
Met uw nieuwe knie vermindert de pijn die u had vóór de operatie en kan u opnieuw langere afstanden wandelen zonder pijn. De beweeglijkheid van de knie gaat beter zijn dan voordien. Vermijd zoveel mogelijk kniezittend werk en doe zeker geen schokbelastende sporten (wel= fietsen, wandelen, rustig tennissen,...)
LET OP: u hebt een nieuwe knie maar geen natuurlijke! De beweeglijkheid gaat steeds minder zijn dan bij een eigen, gezonde knie. Indien u ondervindt dat bepaalde bewegingen niet gaan, FORCEER DEZE DAN NIET. Qua levensduur van uw prothese weten we dat meer dan 90% van de knieprothesen een levensduur van meer dan 20 jaar hebben.
Belangrijk: vermeld steeds bij volgende operaties dat u een knieprothese hebt. Verwittig ook altijd uw huisarts/tandarts wanneer u een ingreep moet ondergaan aan uw gebit. Het kan nodig zijn dat u vooraf eerst een antibioticakuur dient te volgen.

Risico’s knieprothese
- Slechte genezing van de wonde (suikerziekte, slechte bloedvaten, dunne fragiele huid, langdurig cortisone, huidziekten, roken)
- Klontervorming in de bloedvaten: preventiemaatregelen bestaan uit medicatie tegen trombose, pomp aan de voet, bewegen en epidurale ruggenprik
- In de benen (flebitis)
- In de longen (longembolie)
- Infectie of besmetting: besmetting door een kiem (bacterie) kan gebeuren tijdens of na de operatie. Om deze reden is het correct wassen met de ontsmettingszeep voor de operatie zeer belangrijk.
- Zenuwletsel: zijn vaak maar tijdelijk, maar indien u gevoelsstoornissen hebt in het been, laat het dan weten aan de arts. In uitzonderlijke gevallen kunnen de letsels echter permanente pijn of functieverlies veroorzaken.
- Nabloeding: de bloeding zal meestal spontaan stoppen. Soms is het nodig het bloedverlies op te vangen door middel van bloedtransfusies.
Meer specifieke complicaties voor deze ingreep:
- Verstijven van de knie door overdreven littekenvorming
- Tijdelijke zwelling van het been
Infectie
U neemt best contact op met de huisarts bij volgende klachten:
- Pijn ter hoogte van de knie in combinatie met vochtafscheiding, roodheid of koorts.
- Als de beweeglijkheid van het been afneemt en de pijn toeneemt bij het oefenen.
- Toenemende pijn en zwelling van de knie of de voet met stramheid van de tenen.
- Wanneer u kortademig bent en/of pijn hebt in uw borststreek bij het ademen.
Hulpmiddelen
Om uw zelfstandig functioneren na de operatie te optimaliseren raden wij u aan om u goed voor te bereiden. Tijdens uw verblijf leert de ergotherapeut u aan op welke manier u zichzelf kan wassen en kleden door middel van een aantal handige tips of hulpmiddelen.
- Een lange schoenlepel; als u dit thuis al heeft, breng deze gerust mee naar het ziekenhuis of koop er één.
- Stevige, lage, gesloten schoenen die gemakkelijk te gebruiken zijn, best met elastische veters
- Gemakkelijke sportieve kledij
- Krukken (huren bij ziekenfonds, Rode Kruis, apotheek)
Er zijn enkele houdingen die u in het begin na de operatie dient te vermijden. De ergotherapeut overloopt met u deze houdingen. Bekijk thuis of u een stevige zetel hebt die voldoende hoog is en met armleuningen. Verwijder tapijten, maar vooral kleine matjes die naast bed of toilet liggen, zodat u er niet over kan struikelen wanneer u met krukken stapt.
Wanneer mag ik opnieuw?
- Autorijden
- De eerste 6 weken is het niet toegestaan om met de auto te rijden, ook niet met een bromfiets of een fiets. Na 6 weken, wanneer u weer controle heeft over uw been/knie en u uw krukken niet meer nodig heeft, kunt u het autorijden hernemen.
- Werken
- Dit is afhankelijk van het soort beroep:
- Een zittend beroep met licht werk kan na 6 weken hervat worden.
- Het zwaardere lichamelijke werk pas na 12 weken.
- De arts beslist wanneer de werkhervatting mogelijk is. U zult hier na de eerste controle raadpleging (5 à 6 weken na de ingreep) het nodige advies over krijgen.
- Dit is afhankelijk van het soort beroep:
- Sport/hobby
- De eerste 4 tot 5 weken na de operatie gaat u best niet sporten. Na 4 à 5 weken mag u opnieuw rustig beginnen fietsen. Het deelnemen aan contactsporten of het beoefenen van sporten waarbij u kracht zet met uw benen zijn erg risicovol. Doe dit zeker niet gedurende de eerste 6 maanden. Ook zwemmen doet u best niet de eerste 6 weken na de operatie.
- Het hernemen van hobby’s mag na 6 weken.